
SYNDROME DU CANAL CARPIEN (SCC)
SITE D'INFORMATION GRAND PUBLIC
TRAITEMENT
CHIRURGICAL
L'anesthésie locorégionale
est devenue la technique
de référence.
Très confortable pour
le patient, elle permet
une sortie rapide.
L'anesthésie
Lors d’une chirurgie d’un Syndrome du Canal Carpien, plusieurs types d’anesthésies peuvent être pratiqués. Tout en gardant à l’esprit qu’il s’agit d’une intervention courte réalisée en chirurgie ambulatoire, le choix dépend de l’état de santé du patient et des habitudes du médecin anesthésiste.
C’est au cours de la consultation préanesthésique, qui doit être réalisée dans les deux mois qui précédent l’intervention, que se décide le type d’anesthésie qui sera pratiquée. Cette consultation obligatoire a pour but de prévenir au mieux les complications inhérentes à l'environnement anesthésique. C’est à la fois le moment où le médecin anesthésiste informera le malade et répondra à ses interrogations ; mais aussi le moment où il appartient au patient de fournir au médecin tous les renseignements susceptibles de garantir la meilleure évaluation préopératoire possible (antécédents, maladies ou traitements, même anciens), afin in fine de pouvoir proposer au patient la technique anesthésique la mieux adaptée pour lui en fonction de son état et de l'intervention qui est programmée. Le médecin recueille alors le consentement éclairé du patient sur ce choix.
L’anesthésie locale consiste à bloquer par injection d’anesthésiques locaux la sensibilité à un niveau précis sans retentissement autre que sur le point de délivrance, en l’occurrence ici, autour du canal carpien. Cette technique a l’avantage de sa simplicité, mais l’infiltration des tissus dans la zone même de l’intervention peut provoquer une modification de l’apparence anatomique et gêner, par là même, la réalisation du geste opératoire. Sa durée d’efficacité est très courte.
Une anesthésie locorégionale ou générale est plus habituellement proposée.
L’anesthésie générale, plus couramment utilisée pour les grosses interventions chirurgicales, consiste à obtenir une perte de conscience, de sensation et de sensibilité du patient pendant la durée de l’intervention. Elle nécessite la mise en place d’une assistance respiratoire et induit un passage prolongé en salle de réveil. Des effets postanesthésiques peuvent être ressentis (dépression respiratoire, nausées, vomissements, somnolence...).
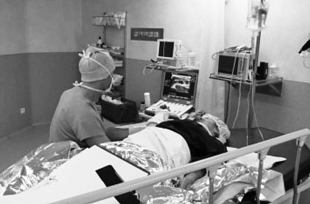
Afin de pallier ces inconvénients et améliorer l’analgésie postopératoire une anesthésie locorégionale est le plus souvent pratiquée. La sensibilité est bloquée par l’injection d’un anesthésiant au niveau de la convergence de gros troncs nerveux le plus souvent au niveau du bras ou du coude.
Pendant longtemps le repérage des nerfs avant l’injection se faisait par neurostimulation, c’est à dire grâce à un courant électrique qui faisait se contracter de façon indolore les muscles innervés par ce nerf. Les mouvements involontaires engendrés par cette stimulation était parfois ressentis désagréablement.
Aujourd'hui le repérage des nerfs se fait le plus souvent sous échographie. L’injection peut être ainsi effectuée au plus près des nerfs et de façon indolore. Cette technique permet d’obtenir l’anesthésie à la fois de la zone opératoire et de celle de la mise en place du garrot.
Durant l’intervention le patient peut ressentir le contact mais pas la douleur. Cette dissociation entre toucher et sensibilité est parfois difficile à faire. Etant séparé de la zone opérée par un rideau appelé champ opératoire, il ne voit évidemment pas le déroulé de l’intervention.
Même si en théorie ce type d'anesthésie ne le nécessite pas, un décret actuellement en vigueur, impose un passage de 15 minutes en salle de réveil.
Cette technique a également l’avantage de durer plusieurs heures (2 ou 3) et d’assurer pleinement le lien analgésique avec l’effet des médicaments antidouleur par voie orale qui sont prescrits après l’opération. Tant que les effets de l’anesthésie ne sont pas totalement dissipés, le patient devra porter son bras en écharpe. N’ayant pas été endormi, une petite collation, souvent bienvenue chez un patient à jeun depuis plusieurs heures, peut être prise dès les minutes qui suivent l’intervention.
Quelque soit le type d’anesthésie, le patient prend, une demi heure avant d’aller au bloc opératoire, une prémédication dont le but est de le détendre.